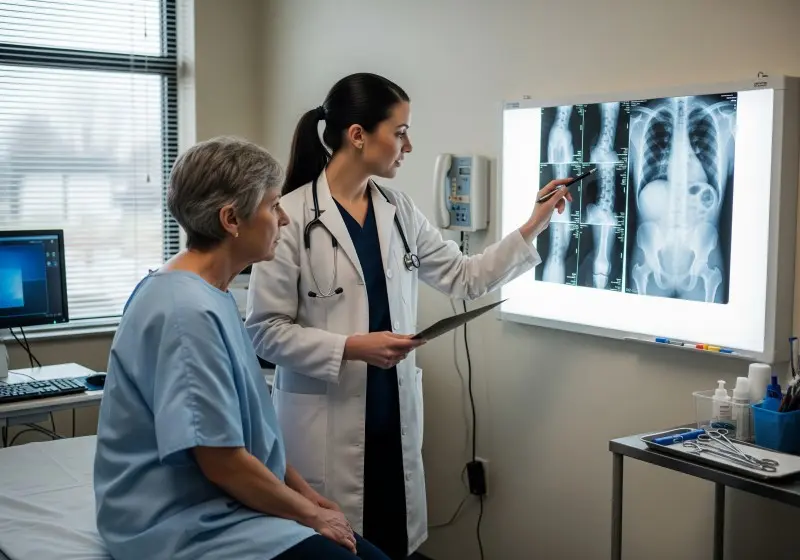
Cuando los microorganismos invaden el tejido óseo, provocan una respuesta inflamatoria que puede obstruir los vasos sanguíneos locales, generando necrosis ósea
La osteomielitis es una inflamación del hueso causada generalmente por una infección bacteriana o fúngica que puede propagarse a través del torrente sanguíneo, por contacto directo tras un traumatismo o como complicación de una cirugía.
| Imagen superior creada con IA en Google AI Studio
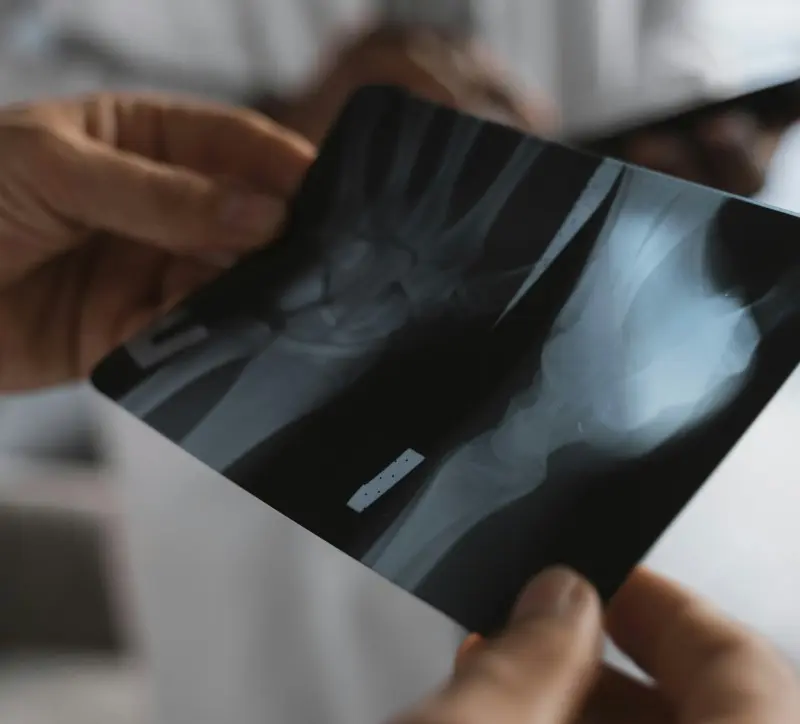
Si el tratamiento no se inicia de forma inmediata, la infección puede establecerse profundamente en la estructura mineralizada del hueso. Esto dificulta la llegada de antibióticos y del sistema inmunitario, transformando un cuadro agudo en una condición persistente y de difícil manejo.
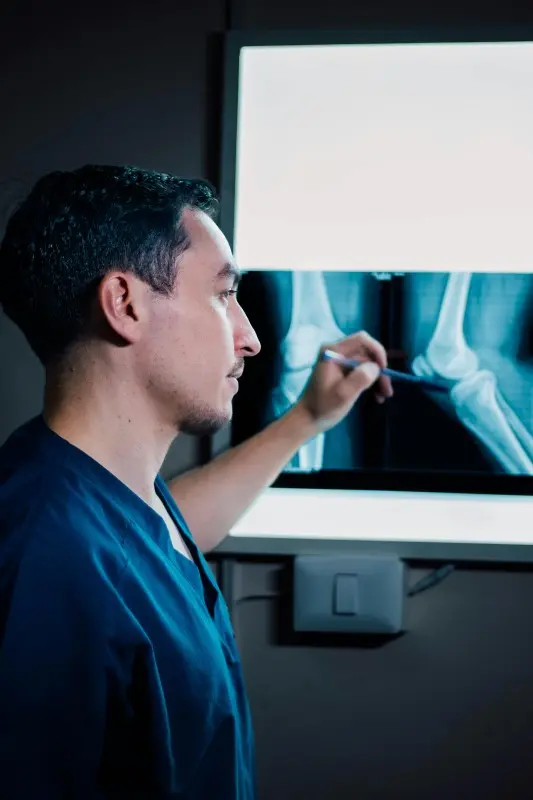
El riesgo de la necrosis ósea y la formación de secuestros
Uno de los mayores peligros de la demora en el tratamiento es la formación de secuestros óseos. Estos son fragmentos de hueso muerto que se han separado del tejido sano debido a la falta de irrigación sanguínea.
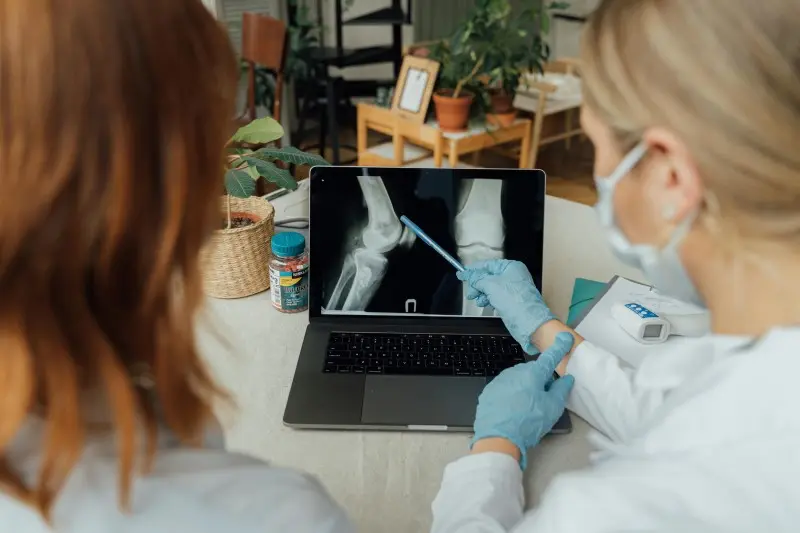
Al carecer de circulación, estos fragmentos actúan como un refugio para las bacterias, permitiéndoles sobrevivir incluso ante terapias antibióticas prolongadas. La celeridad en la intervención médica, que suele incluir antibioterapia intravenosa y en ocasiones desbridamiento quirúrgico, es vital para detener la progresión de la isquemia y preservar la viabilidad del tejido óseo circundante.
Complicaciones de la cronicidad y estabilidad estructural
Cuando la osteomielitis se cronifica, los síntomas pueden volverse intermitentes, manifestándose a través de fístulas que drenan material purulento hacia la piel.
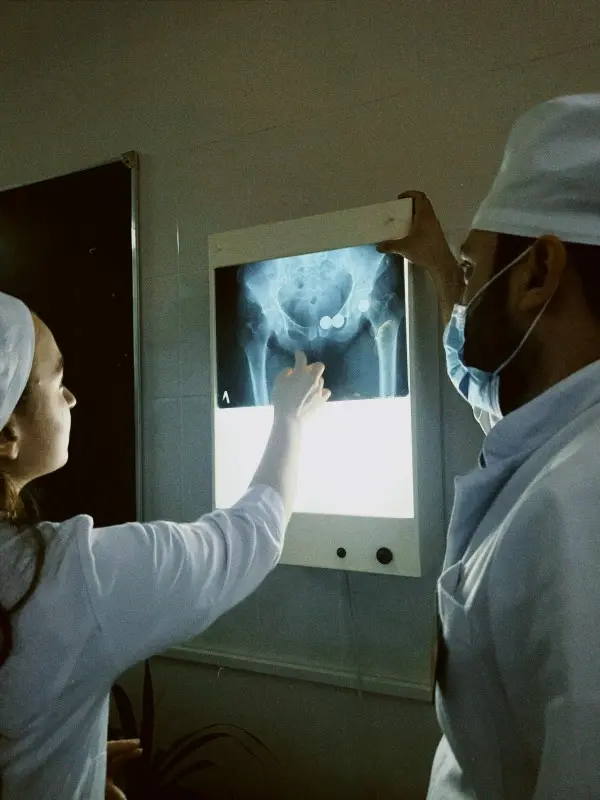
Esta persistencia no solo debilita la estructura ósea, aumentando el riesgo de fracturas patológicas, sino que también puede afectar las articulaciones cercanas, provocando artritis séptica o deformidades permanentes. La estabilidad de la extremidad afectada se ve comprometida por la destrucción progresiva de la corteza ósea, lo que requiere intervenciones reconstructivas complejas si el foco infeccioso no es erradicado durante las primeras etapas de la enfermedad.
Diagnóstico temprano y abordaje multidisciplinar
La identificación precoz mediante pruebas de imagen como la resonancia magnética o la gammagrafía ósea es fundamental, ya que las radiografías convencionales pueden no mostrar cambios significativos hasta pasadas varias semanas del inicio de la infección.
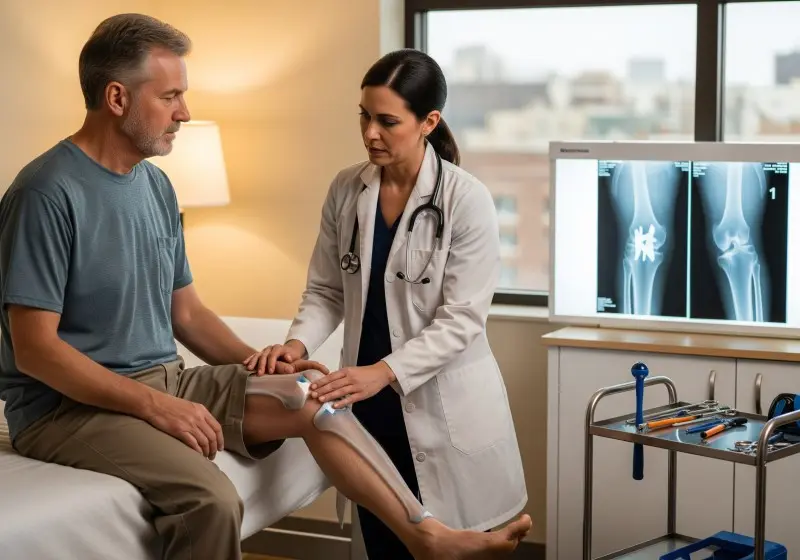
El manejo preventivo en pacientes con factores de riesgo, como diabetes o insuficiencia circulatoria, es la mejor herramienta para evitar la pérdida de funcionalidad. Un abordaje que combine la infectología y la traumatología permite diseñar esquemas terapéuticos que no solo eliminen el patógeno, sino que también aseguren la regeneración y estabilidad del hueso afectado antes de que el daño sea irreversible.
Información relacionada en Infosalus
Somos A Tu Salud… ¡Salud por todos los medios! ¡Síguenos en nuestras redes sociales!